Le point sur le trouble du spectre de l’autisme (TSA)
Introduction
Au Québec, en 5 ans, soit entre 2005 et 2011, le nombre d’élèves présentant un trouble du spectre de l’autisme (TSA) scolarisés dans le secteur public a considérablement augmenté selon l’Institut national de santé publique du Québec, (2017). Il s’agit maintenant de la catégorie d’élèves handicapés ou en difficulté d’adaptation ou d’apprentissage la plus représentée au Québec.
Il importe donc que tous les intervenants du milieu scolaire et de la santé soient outillés pour comprendre les forces et les défis propres à ces personnes. De même, tous leurs proches et les personnes significatives qui les entourent ont avantage à bien connaître le fonctionnement neurologique particulier et les impacts de ce dernier sur leur développement des compétences scolaires, sociales ou professionnelles.
Cela permettra de mettre en place des aménagements et des stratégies efficaces et pertinentes en fonction du profil unique de chacune de ces personnes, et ce, afin d’optimiser leurs chances d’actualiser leur potentiel. Bien que les personnes ayant ce diagnostic forment un groupe très hétérogène, cette fiche a pour but de définir le trouble du spectre de l’autisme et de mettre en lumière les principales caractéristiques communes observées au sein de cette population.
Définition et manifestations observables du trouble du spectre de l’autisme
Le trouble du spectre de l’autisme (TSA) se définit essentiellement par des déficits de la communication sociale réciproque et de l’interaction sociale de même que par des (patrons de comportements), d’activités et d’intérêts restreints et répétitifs. Les manifestations observées varient grandement selon la sévérité des atteintes, le niveau de développement de la personne et son âge chronologique (American Psychiatric Association, 2013). L’utilisation du terme spectre de l’autisme vise d’ailleurs à illustrer la diversité des profils observés chez les personnes ayant un TSA.
Pour évaluer et pour poser un diagnostic de trouble du spectre de l’autisme (TSA), les professionnels de la santé en Amérique du Nord utilisent la cinquième édition du Manuel diagnostique et statistique des troubles mentaux (DSM-5) (American Psychiatric Association, 2013). Dans ce manuel, les critères décrivant le TSA sont :
- des déficits persistants dans la communication et l’interaction sociale dans plusieurs contextes (section A);
- des comportements, des activités ou des intérêts restreints ou répétitifs (section B).
Section A – Des déficits persistants dans la communication et l’interaction sociale dans plusieurs contextes :
Exemples de manifestations :
– Des déficits lors des conversations.
Par exemple : difficultés à démarrer une conversation sur des sujets appropriés, à poser des questions, à maintenir le sujet de conversation, notamment quand c’est un sujet qu’il n’a pas choisi.
– Des difficultés à partager des intérêts ou des émotions.
Par exemple : n’a pas tendance à attirer l’attention des autres ou à partager son plaisir lorsqu’il aime une activité.
– Des difficultés à entreprendre des interactions sociales, à y répondre ou à les maintenir.
Par exemple : difficultés à s’intégrer dans un groupe.
Exemples de manifestations :
– Des difficultés à adapter la communication verbale ou non verbale en fonction du contexte.
Par exemple : un registre de langage non approprié comme de dire « bonjour » et de donner la main pour saluer un élève dans sa classe à la polyvalente.
– Des difficultés à utiliser et à interpréter la communication non verbale comme le contact visuel, les gestes et les expressions faciales.
Par exemple : ne pas voir les indices qui montrent que la personne est en retard et lui raconter son film préféré avec beaucoup de détails.
Exemples de manifestations :
– Des difficultés à adapter son comportement en fonction des différents contextes sociaux.
Par exemple : ne pas comprendre que les comportements adaptés dans la cour d’école ne le sont pas dans la salle de classe.
– Des difficultés à comprendre les règles sociales.
Par exemple : ne pas comprendre qui je peux saluer ou toucher ni quand le faire.
– Des difficultés à s’intégrer dans un jeu symbolique faisant appel à l’imaginaire.
Par exemple : ne pas comprendre que la boîte de carton est devenue un château dans le cadre d’un jeu et que les enfants jouent à être des chevaliers.
– Des difficultés à se faire des amis ou à maintenir des relations amicales.
Dans le DSM-5, on souligne que l’apparition de symptômes a lieu durant la période de développement (petite enfance), mais qu’il arrive que les symptômes ne se manifestent pleinement qu’au moment où les exigences de l’environnement social dépassent les capacités limitées de l’enfant à y répondre adéquatement. Par exemple, des parents peuvent avoir remarqué des différences dans le développement de leur enfant ou dans ses comportements dès son jeune âge. D’autres font ces observations lors de l’entrée à l’école alors que l’enfant présente des difficultés à comprendre les règles sociales d’un plus grand groupe.
Le TSA étant un trouble neurodéveloppemental, il est présent dès la naissance, mais peut se manifester plus tard. Ainsi, le diagnostic peut être posé à tous les âges (même chez des adultes).
Section B – Des comportements, des activités ou des intérêts restreints ou répétitifs :
B.1 - Mouvements stéréotypés, gestes moteurs répétitifs, utilisation d’objets atypique
– Jouer avec les objets de façon atypique.
Par exemple : l’enfant retourne les petites voitures pour regarder les roues tourner.
– Produire des énoncés verbaux atypiques.
Par exemple : la personne répète la phrase qu’il vient d’entendre ou des répliques d’un film ou d’une publicité qu’il a déjà entendues (écholalie).
– Utiliser des phrases ou des énoncés idiosyncrasiques.
Par exemple : au lieu de dire : « J’ai besoin d’aide » l’individu répète : « Il faut nettoyer le dégât », et ce, peu importe la situation.
– Démontrer une détresse extrême face à de petits changements.
Par exemple : a personne pleure et proteste vivement parce que la collation est prise dans un lieu inhabituel comme dans l’autobus lors d’une sortie.
– Vivre difficilement les transitions.
Par exemple : l’enfant ne veut pas quitter la classe pour aller au gymnase.
– Avoir des modèles de pensée rigides.
Par exemple : la personne catégorise tous les gens qui n’aiment pas les reptiles comme n’aimant pas les animaux.
– Présenter des rituels.
Par exemple : la personne doit accomplir certains gestes ou certaines séquences d’actions dans certains environnements ou certains contextes.
– Démontrer un fort attachement ou une grande préoccupation des objets inhabituels.
Par exemple : un enfant de 4 ans qui s’intéresse aux aspirateurs.
– Démontrer un intérêt intense ou une fixation pour certains thèmes.
Par exemple : les conversations d’un individu portent toujours sur les pirates ou les requins et il ne mange ou ne porte que des aliments ou des vêtements rouges.
– Hypo réactivité : démontrer une apparente indifférence à la douleur ou à la température.
– Hyper réactivité : démontrer une forte réaction à des stimuli sensoriels qui ne semblent pas si intenses.
Par exemple : évitement ou forte aversion pour des sons, des textures, des lumières ou des couleurs.
– Intérêts inhabituels : recherche intensément certains stimuli.
Par exemple : la personne sent les odeurs, touche excessivement certains objets, démontre une fascination pour des lumières ou des mouvements.
Typologie
Le diagnostic du trouble du spectre de l’autisme se présente sous différents profils comme le schéma suivant l’illustre. Dans le DSM-5, deux spécificateurs viennent préciser le diagnostic, soit la présence d’un trouble du langage ou d’une déficience intellectuelle.
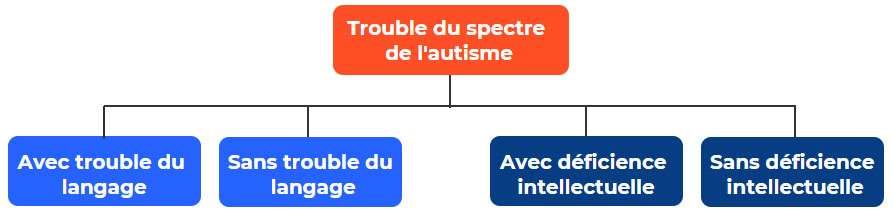
En plus des spécificateurs, le DSM-5 décrit également 3 niveaux de soutien : le niveau 3, un soutien très important; le niveau 2, un soutien important et le niveau 1, pour un individu qui nécessite un soutien léger.

Dans le DSM-5, il est spécifié qu’il ne suffit pas d’avoir des caractéristiques qui répondent aux critères pour que le diagnostic de TSA soit posé. Des déficits cliniquement observables doivent être présents et avoir un impact dans les domaines sociaux, professionnels ou dans les autres sphères importantes d’activités. Ainsi, une personne dont le profil correspond aux critères du TSA, mais qui fonctionne dans tous ses milieux de vie sans avoir besoin de soutien ne devrait pas recevoir le diagnostic.
Selon les données de l’organisme américain Centers for Disease and prevention Control (CDC) publiées en 2018, le taux de prévalence du trouble du spectre de l’autisme serait de 1,7 %, soit 1 enfant sur 59 parmi les enfants de 8 ans en 2014.
Au Québec, en 2014 et 2015, la prévalence était de 1,2 % (1,9 % des garçons et 0,5 % des filles), c’est-à-dire, environ 1 enfant sur 84. Les résultats montrent une augmentation constante du nombre de personnes ayant un TSA (INSPQ, 2017).
Plusieurs hypothèses visent à expliquer l’augmentation de la prévalence du TSA. On nomme entre autres :
– une meilleure définition et reconnaissance de ce trouble par les intervenants entraînant une amélioration de la détection et un raffinement des évaluations;
– une sensibilisation et une conscientisation accrues au sein de la population;
– un élargissement des critères pour identifier un TSA;
– un meilleur accès et le développement de services spécialisés.
On ne peut cependant exclure la possibilité d’une réelle augmentation de la prévalence dans la population.
Lors de l’évaluation, la démarche implique de comprendre si les manifestations observées ne sont pas mieux expliquées par une déficience intellectuelle, un retard global du développement, un trouble du langage ou des difficultés socioémotionnelles. Même si ces autres conditions peuvent coexister avec le TSA, les caractéristiques sur le plan de la communication et des interactions sociales, de même que sur le plan des comportements, ne doivent pas pouvoir être expliquées par ces autres troubles. Par exemple, lorsqu’une déficience intellectuelle est présente, la communication sociale de l’enfant doit être inférieure au stade de développement attendu, et ce, même en considérant la déficience intellectuelle (American Psychiatric Association, 2013).
Pour l’instant, les données de la recherche ne permettent pas de déterminer une cause unique pouvant expliquer l’ensemble des cas de TSA. Des facteurs génétiques, probablement une interaction entre plusieurs gênes (Daniels, 2006, Santangelo et Tsatsanis, 2005) et des facteurs environnementaux (exposition à des substances neurotoxiques in utero (Grandjean et Landrigan, 2006) sont cependant associés à une plus grande probabilité d’avoir un TSA.
Ce qu’il faut retenir, c’est que tous les facteurs soupçonnés ont pour conséquence d’altérer le développement neurologique, ce qui serait à l’origine des manifestations que l’on observe chez les personnes ayant un TSA comme l’illustre le schéma suivant. 
C’est pourquoi il est important d’intervenir précocement pour maximiser le potentiel de plasticité cérébrale. La plasticité cérébrale fait référence à la capacité du système nerveux à changer sa structure et son fonctionnement comme réaction à la diversité de son environnement ou lors d’apprentissages. Elle est particulièrement présente chez le jeune enfant. L’intervention précoce vise donc à profiter de cette fenêtre d’opportunité, mais il est important de souligner que les personnes ayant un TSA continuent d’évoluer et d’apprendre toute leur vie comme chacun d’entre nous.
Le fait de bien comprendre le fonctionnement neurologique atypique et ses effets sur les comportements nous aide à intervenir sur la cause sous-jacente du problème.
Par exemple, un enfant ayant un TSA qui crie et lance des objets parce qu’on lui demande d’arrêter une activité qu’il aime a peut-être du mal à concevoir qu’il pourra refaire cette activité plus tard. Le fait d’illustrer le déroulement de sa journée en lui indiquant concrètement quand il pourra refaire l’activité et ce qui va se passer entre-temps pourra le rassurer et lui permettre d’être disponible pour s’engager pour le reste de sa journée.
Le fonctionnement neurologique et le traitement de l’information sont différents, mais pas nécessairement moindres. Du fait même de ces différences, les personnes ayant un TSA présentent souvent un profil incluant des forces et des aptitudes qu’il est important d’explorer et de développer.

Troubles associés et concomitances
Voici des exemples de troubles fréquemment associés au TSA.
- Des troubles de santé mentale tels que l’anxiété et la dépression.
- Un trouble de l’acquisition de la coordination (TAC).
- Un trouble du développement des sons de la parole (dyspraxie verbale, etc.).
- D’autres troubles d’origine neurologique tels que le TDAH, le syndrome de Gilles de la Tourette, etc.
- Des problèmes de sommeil (endormissement difficile, réveils nocturnes, etc.).
- Des problèmes liés à l’alimentation : sélectivité alimentaire, déglutition, etc..
Qui peut évaluer le trouble du spectre de l’autisme?
Au Québec, les diagnostics de TSA sont émis par des médecins généralistes et spécialistes (pédiatres, et psychiatres), de même que les psychologues et neuropsychologues ou par des équipes multidisciplinaires dans les cliniques de développement.
Qui peut se charger de la rééducation?
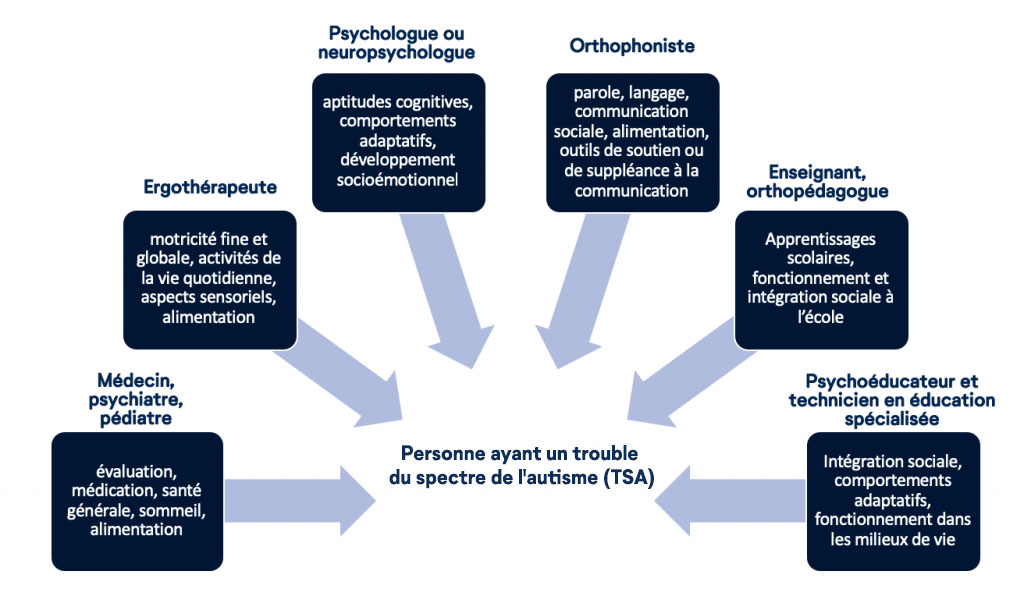
Du fait que le TSA est un trouble neurodéveloppemental touchant plusieurs sphères de développement, divers professionnels ou intervenants peuvent être impliqués dans l’intervention selon le profil de la personne et les situations de handicap vécues par elle ou ses proches. Le schéma suivant illustre un exemple des intervenants impliqués auprès d’une personne ayant un TSA ainsi que leurs champs d’action respectifs.
Schéma - Intervenants pour la rééducation du trouble du spectre de l'autisme
Ce que les parents peuvent faire
Exemples d'actions que les parents peuvent mener
- S’informer pour comprendre le fonctionnement particulier de son enfant pour mettre en place des aménagements et des stratégies qui faciliteront la vie de tous à la maison.
- Interpréter les comportements en trouvant le besoin sous-jacent (ex. : besoin de sécurité, de comprendre, de limiter les stimuli aversifs, etc.).
- Encourager les forces et les intérêts de l’enfant et les utiliser pour créer des contextes d’apprentissage motivants.
- Informer et sensibiliser la fratrie, la famille élargie et l’entourage.
- Garder en tête que l’enfant est un être unique avec sa personnalité, ses goûts, ses préférences.
- Être membre à part entière de l’équipe d’évaluation et d’intervention en partageant ses observations, ses stratégies, son avis et ses préférences avec les intervenants afin que les recommandations émises soient pertinentes et réalistes.
- Tenter de garder un équilibre entre la création d’un environnement prévisible pour sécuriser l’enfant et des encouragements à tenter de nouvelles expériences à son rythme en lui faisant vivre des succès.
- Démontrer et illustrer les concepts plus abstraits ou les règles sociales à l’aide d’images, de dessins, de cartes, de schémas, etc.
Développement de l’individu TSA
L’évolution des individus présentant un trouble du spectre de l’autisme est fortement liée à la présence ou à l’absence d’une déficience intellectuelle ou d’un trouble du langage. Chez le jeune enfant, les difficultés de communication et d’interaction sociale peuvent compromettre certains apprentissages surtout lorsque ces derniers se font en contexte d’interaction sociale ou dans des contextes de socialisation avec les pairs. Dans la vie quotidienne, les difficultés à vivre les changements et les difficultés sensorielles peuvent venir interférer avec les habitudes de vie comme le sommeil et l’alimentation. Pour toutes ces raisons, il arrive souvent que les capacités adaptatives telles que l’organisation, la planification et l’adaptation aux changements soient en deçà de ce qui est attendu en fonction de leur potentiel intellectuel, ce qui affecte négativement leur autonomie et leur participation sociale. La mise en place de mesures de soutien spécifiques peut alors contribuer à l’actualisation de leur plein potentiel.
Les formations de l’Institut TA
LES TROUBLES D’APPRENTISSAGE CHEZ LES ENFANTS AYANT UN TROUBLE DU SPECTRE DE L’AUTISME (TSA)
Objectif : Définir les troubles d’apprentissage au sein du TSA et favoriser la compréhension de l’apprentissage des enfants TSA
Intéressé·e par une autre thématique?
Consultez toutes nos formations disponibles, pour parents ou intervenants, en présentiel, webinaire ou vidéo
Pour aller plus loin
- L’autisme : Une autre intelligence, Diagnostic, cognition et support des personnes autistes sans déficience intellectuelle de Laurent Mottron (2004) Sprimont Belgique, Mardaga.
- Treatment of Autism Spectrum Disorders : Evidence-based intervention strategies for communication and social interactions de Fey, M.E., Kamhy, A.G. (2012) Brookes Publising. Boltimore : MA. Gray, Carol 1992, Livre de scénarios sociaux – Future horizons.
- Understanding the nature of autism: a guide to the autism spectrum disorders 2nd edition de Janice E. Janzen (2013) Hartcourt Assessment. Texas.
- The Hidden Curriculum: Practical Solutions for Understanding Unstated Rules in Social Situations de Brenda Smith Smyles (2004)
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders DSM-5 (5e éd.). Washington, DC. (2013)
- Daniels, JL. Autism and the environment. Environ Health Perspect. (2006) 114:A396
- Treatment of Autism Spectrum Disorders : Evidence-based intervention strategies for communication and social interactions de Patricia A. Pralock (2012) Brookes Publising. Baltimore : MA. Gray, Carol 1992, Livre de scénarios sociaux – Future horizons
- Textbook of Autism Spectrum Disorders, 1st edition d’Eric Hollander (2011) American Psychiatric Publishing, Inc., Arlington, VA
- Understanding the nature of autism: a guide to the autism spectrum disorders 2nd edition de Janice E. Janzen (2003) Hartcourt Assessment. Texas
- Educating children with autism (2001). National research council
- L’autisme : Une autre intelligence, Diagnostic, cognition et support des personnes autistes sans déficience intellectuelle de Laurent Mottron (2004) Sprimont Belgique, Mardaga. National Standards report (2009), The National Autism Center.
- Rapport de surveillance concernant le trouble du spectre de l’autisme (TSA) au Québec (2017) Institut National de Santé publique du Québec
- What is known about autism: genes, brain and behavior de Santangelo, SL, et Tsatsanis,K.(2005) Am J Pharmacogenomics 5:71-92










.png)


